Pensador con lazo/Adobe Stock
… debido a que mucha gente todavía piensa que el cáncer de piel “no es gran cosa”, tal vez queramos asustarte un poco. A pesar de los recientes avances en detección y tratamiento, el cáncer de piel es una enfermedad grave que puede tener consecuencias devastadoras. Lea nuestras seis lecciones importantes y, sí, tenga un poco de miedo. Podría marcar la diferencia.
Por Lorena Glennon
Cáncer de piel se desarrolla con el tiempo, a menudo durante décadas, causado principalmente por el daño acumulado por la exposición a radiación ultravioleta (UV) del sol o del bronceado en interiores. A pesar de una mayor concienciación, los tres tipos principales de cáncer de piel están aumentando y queremos que los tomes en serio. Los tipos más comunes son carcinoma de células basales , carcinoma de células escamosas (SCC) y melanoma. Es difícil precisar un número exacto de casos, porque sólo melanoma (el menos común pero el más peligroso de los tres) tiene registros oficiales en los EE. UU. Utilizando las mejores investigaciones disponibles, la Skin Cancer Foundation estima alrededor de 3.6 millones de BCC al año en los EE. UU., alrededor de 1.8 millones de SCC y alrededor de 200,000 melanomas. ¡Eso es mucho cáncer de piel!
Sin embargo, paradójicamente, los éxitos en la sensibilización pública y los avances médicos han tenido una consecuencia no deseada: han llevado a demasiadas personas a concluir que el cáncer de piel no es gran cosa, que es una cuestión médica relativamente simple que implica detección y tratamiento que es sólo ligeramente invasivo. , sin recurrencia ni complicaciones, done.
Hoy en día, afortunadamente, la mayoría de los casos de cáncer de piel están directo. Pero también es necesario comprender que, por una serie de razones, muchos cánceres de piel no siguen este guión ordenado y predecible. Sí, un pequeño porcentaje de los cánceres de piel provocan la muerte. Pero muchos, muchos más pueden volverse confusos, complicados, desfigurantes y perturbadores de maneras imprevistas. De ahí el hashtag de la Fundación: #La PielEl CáncerEs Grave.
Recurrimos a dos expertos destacados, que comparten lecciones cruciales de algunos de los casos no tan ordenados que han tratado: Dra. Deborah S. Sarnoff, es profesor clínico en el Departamento de Dermatología Ronald O. Perelman de la Facultad de Medicina Grossman de la Universidad de Nueva York. También es codirectora de Cosmetique Dermatology, Laser & Plastic Surgery LLP en la ciudad de Nueva York y Long Island, y presidenta de The Skin Cancer Foundation. Matthew Mahlberg, MD, es director del Centro de Dermatología y Cáncer de Piel de Colorado en Denver. Ambos médicos son cirujanos de Mohs capacitados con becas.
Lección 1: “Ignóralo y desaparecerá” no es una opción viable.
Los dermatólogos a menudo atienden a pacientes que han dejado que un bulto o mancha nueva o persistente en su piel no sea revisada porque “es sólo un grano” o “siempre he tenido muchos lunares, ¿qué es uno más?” Esta renuencia a consultar a un profesional médico acerca de lo que un paciente casi con certeza sabe que es una señal de advertencia clásica de cáncer de piel puede tener muchas fuentes, señala el Dr. Sarnoff. A veces es tan simple como el miedo a que se confirmen las peores sospechas. "Nunca subestimes el poder de la negación", dice. "Lo veo todo el tiempo. Una persona más joven y que siempre ha gozado de buena salud, por ejemplo, no puede imaginar que algo tan pequeño pueda suponer un problema grave. Entonces el miedo a que puede queda escondido en el compartimento de negación del cerebro”.
Las personas también pueden demorarse en consultar a un médico debido a su ansiedad por el el dolor físico que podría acompañar el diagnóstico y el tratamiento. La vergüenza corporal es otro elemento disuasivo. “Un paciente podría posponer la visita porque el lugar está en un lugar embarazoso, como la ingle. Y nunca dejaré de sorprenderme por las pacientes que dicen: 'Odio que un dermatólogo vea toda mi celulitis y mi flacidez extra'”, dice. “Créanme, no estamos considerando eso. Cuando los dermatólogos comprueban si hay cánceres de piel, somos como perros de caza que buscan trufas en un bosque. Estamos centrados en lo que importa”. Además, añade, “los buenos dermatólogos siempre proporcionan una bata que los pacientes pueden ajustar estratégicamente para permitir la modestia mientras revisamos cada área”.
La Dra. Sarnoff recuerda vívidamente a uno de sus pacientes, una anciana viuda que vivía sola, cuyos hijos adultos decidieron que era hora de trasladar a su madre a un centro de vida asistida. El centro requería un examen físico exhaustivo antes de poder admitir a un nuevo paciente. "Los hijos de esta mujer no habían visto a su madre desnuda en años, por lo que cuando el médico la examinaba, se horrorizaron al ver esta enorme herida abierta en su hombro y espalda", dice el Dr. Sarnoff. “A lo largo de una década de bodas, días festivos y todo tipo de otras actividades, su madre cubrió esto con su ropa, y mientras tanto seguía creciendo cada vez más. Y nunca confió en ninguno de sus cinco hijos. Sabía que estaba ahí, pero lo negaba. Ella pensó que no la había matado en los 10 años que la había tenido, así que ¿por qué causar problemas?”
La lesión resultó ser un CCE grande, el segundo tipo más común de cáncer de piel. El tumor requirió una cirugía extensa. seguido de radiación. Pero esta paciente tuvo mucha suerte: su cáncer fue eliminado y ella se mantuvo sana.
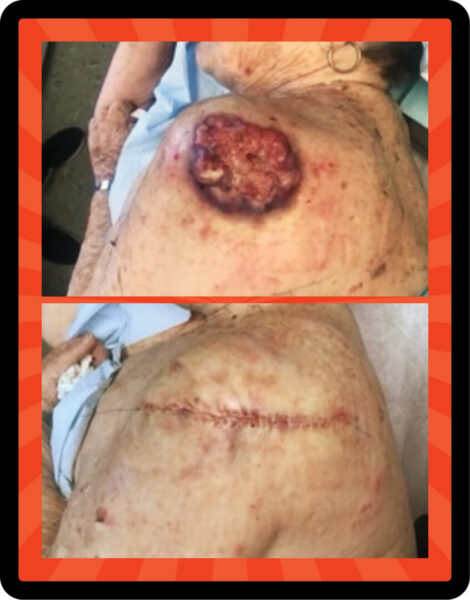
No quería hacer olas: A los pacientes de edad avanzada a menudo les va bien el tratamiento, pero no deben retrasarlo. Cuando la Dra. Sarnoff vio la lesión (arriba), dice que era grande, supuraba y sobresalía “como un hongo”. Ella extirpó el tumor SCC y su compañero, el Dr. Robert H. Gotkin, cerró la herida de manera experta.
Para que conste, el Dr. Sarnoff aboga firmemente por un tratamiento sólido para las personas mayores con cáncer de piel. “A menudo, las familias de, digamos, una persona de 90 años con cáncer de piel piensan que la situación no es lo suficientemente grave como para justificar someter a sus padres a la 'prueba' del tratamiento, por lo que optan por no hacerlo. Pero el tratamiento no suele ser tan oneroso y puede marcar una enorme diferencia en la calidad de vida de una persona”, afirma. “Cinco años después, los niños volverán con el mismo padre, que ahora tiene 95 años. Su cáncer de piel se ha extendido, lo hace sentir miserable y ya no puede tratarse de manera segura. Creo firmemente en tratar cuando y si se puede. Y en nuestra práctica, eso ha significado incluso hacer Cirugía de Mohs ¡En personas mayores de 100 años!
Lección 2: Un diagnóstico erróneo puede obstaculizar el camino hacia un tratamiento rápido y eficaz.
Es desafortunado, pero no infrecuente, que un diagnóstico erróneo retrase el tratamiento del cáncer de piel. Una paciente reciente del Dr. Sarnoff tenía síntomas de descamación, picazón y enrojecimiento en el cuero cabelludo, todos típicos de afecciones inflamatorias no cancerosas de la piel. El primer dermatólogo al que consultó el paciente le diagnosticó psoriasis del cuero cabelludo y le recetó una loción con esteroides. Cuando la loción no mejoró, el paciente buscó una segunda opinión de otro dermatólogo, quien creyó que los síntomas eran un hongo y le recetó un medicamento antimicótico. Después de usar ese medicamento durante unos meses sin alivio, el paciente acudió al Dr. Sarnoff. “Le dije: 'Esos diagnósticos tienen sentido, pero como ninguno de los tratamientos ha funcionado, necesitamos hacer una pequeña biopsia'”, recuerda el Dr. Sarnoff.
La biopsia reveló que el paciente tenía un carcinoma basocelular superficial. Pero éste, como dice el Dr. Sarnoff, “se extendió hacia afuera en su cuero cabelludo como una kipá”. La paciente era una mujer atractiva de unos 40 años y, afortunadamente, su cáncer no estaba avanzado. Así que el Dr. Sarnoff decidió renunciar a la cirugía de Mohs, que habría implicado un injerto de piel en la parte superior de la cabeza de la paciente (en esencia, una gran calva que habría obligado a usar una peluca o postizos), en favor de fluorouracilo (también conocido como 5-FU), un agente tópico.
Si el tratamiento tópico no funcionaba, razonó la Dra. Sarnoff, podría proceder a la cirugía. “Parecía cruel condenar a esta mujer a quedarse calva el resto de su vida si hubiera una alternativa. Después del tratamiento, hicimos una nueva biopsia y la buena noticia es que no había más células cancerosas”, dice. El 5-FU los había matado a todos. La mala noticia es que la paciente terminó sin pelo en varias áreas, muy probablemente porque el cáncer de piel dejó cicatrices en sus folículos. "O tal vez el tratamiento tópico penetró lo suficientemente profundo como para dañar algunos de los folículos, aunque eso sería poco común", dice el Dr. Sarnoff. Afortunadamente, el paciente ha podido utilizar el cabello circundante para peinar y enmascarar la calva.
Lección 3: Los factores de riesgo personales aumentan las probabilidades, y usted debe ser muy consciente de los suyos.
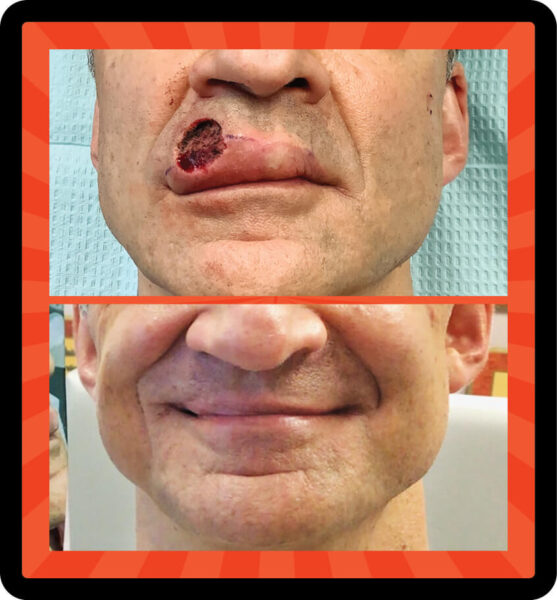
Defecto aterrador, buen resultado: Uno de los peligros de dejar que una lesión inusual no se controle es que pueda crecer debajo de la superficie. El Dr. Sarnoff realizó una cirugía de Mohs para extirpar un BCC en el lado derecho del labio superior de este hombre. Por suerte, el Dr. Gotkin reconstruyó la “zona cosméticamente sensible”, con excelentes resultados, arriba.
Un hecho fundamental de la vida es que el cáncer de piel tiene más probabilidades de aparecer en determinadas personas que en otras.. Individuos en mayor riesgo incluir a aquellos que tienen antecedentes familiares de la enfermedad, lo que sugiere una predisposición genética; que ya han experimentado uno o más ataques de cáncer de piel; que tengan piel clara que se quema o le salgan pecas con facilidad, ojos azules o verdes y cabello rubio o rojizo; que están inmunocomprometidos debido a una condición médica crónica o un medicamento que toman regularmente; que hayan sido tratados con radiación por un problema médico previo; que tuvieron cinco o más quemaduras solares en la niñez; que son personas mayores, particularmente personas mayores y hombres; y que han pasado tiempo en cabinas de bronceado interiores. (Este último factor de riesgo sigue siendo obstinadamente común, a pesar de décadas de advertencias y artículos sobre los peligros de tales instalaciones).
Cualquier persona con uno o más de estos factores de riesgo debe estar muy atenta a cualquier cambio en la apariencia o sensación de su piel. Sin embargo, en ocasiones, incluso la persona más vigilante puede dejar de realizar este cuidadoso seguimiento. Uno de los pacientes más antiguos del Dr. Sarnoff, un hombre de unos 40 años, nació con una afección llamada síndrome de carcinoma nevoide de células basales (NBCCS), también conocido como síndrome de Gorlin, un tipo de falla genética que se caracteriza por múltiples BCC. Acostumbrado a estar constantemente en busca de lugares nuevos o cambiantes, incluso este hombre se desvió un poco por la pandemia de COVID-19 y la forma fuera de lo común en que se manifestó su trastorno durante ese tiempo. Un nuevo bulto apareció en su labio superior, un lugar donde nunca había tenido un BCC o incluso un quiste benigno. A pesar de lo experto que se había vuelto en determinar qué puntos eran graves y cuáles no, de alguna manera descartó éste como intrascendente y no buscó asesoramiento profesional. Y debido al encierro, no iba al Dr. Sarnoff, su dermatólogo, para sus controles frecuentes habituales.
Cuando se diagnosticó este CBC más nuevo, era lo suficientemente profundo como para requerir varias etapas sucesivas de tratamiento. Cirugía de Mohs. El efecto secundario fue que el área alrededor de la parte inferior de la cara del paciente parecía distorsionada y desfigurada. "No fue un espectáculo agradable", reconoce el Dr. Sarnoff. "Y es un chico guapo". La reconstrucción fue realizada por Robert Gotkin, MD, cirujano plástico socio (y esposo) del Dr. Sarnoff. Como es común con los cánceres de piel, esta reconstrucción, destinada a lograr el mejor resultado cosmético con cicatrices mínimas, abarcó una gran porción geográfica de la cara del paciente. "Fue un gran éxito", dice el Dr. Sarnoff. “La cirugía eliminó el cáncer y mi esposo hizo una hermosa reconstrucción. El paciente terminó luciendo fantástico”.
Lección 4: Los factores de riesgo externos también pueden aumentar las probabilidades.
A diferencia de los factores de riesgo personales, estos se relacionan con las condiciones externas de su vida: dónde reside, sus opciones recreativas, el trabajo que realiza. Aunque usted necesita protección solar en prácticamente todos los ambientes, ciertos lugares y situaciones sin duda lo ponen en mayor riesgo. pilotos de aerolíneas y personal militar, por ejemplo, están expuestos regularmente a condiciones que aumentan su riesgo de cáncer de piel. Y en Colorado, donde el Dr. Mahlberg ejerce en su ciudad natal de Denver, a una milla de altura, el entusiasmo de los residentes por el aire libre a menudo se refleja en sus rostros.
"Todos somos guerreros de fin de semana, incluido yo", dice. “Uno de mis pasatiempos favoritos de verano es escalar los 54 picos de 14,000 pies del estado. Subir a un '14er' y contemplar las majestuosas Montañas Rocosas es una emoción como ninguna otra. He escalado estos picos toda mi vida y me encanta, y ahora a mis hijos también les encanta”. ¿El problema? A esa altitud, la radiación ultravioleta es aproximadamente el doble de potente que a nivel del mar. Citando estadísticas compiladas por la Organización Mundial de la Salud (OMS) y la Agencia de Protección Ambiental (EPA), el Dr. Mahlberg señala que por cada 1,000 pies que se eleva sobre el nivel del mar, se recibe entre un 3 y un 5 por ciento adicional de radiación ultravioleta. Así, incluso en el centro de Denver, una persona está expuesta a aproximadamente un 20 por ciento más de radiación que a nivel del mar. A 14,000 pies, es alrededor del 50 por ciento. Según un estudio sobre las quemaduras solares, el tiempo que tarda una persona en quemarse con el sol en una estación de esquí típica a 10,000 pies de altura puede ser tan solo seis minutos.
El Dr. Mahlberg destaca que en entornos de gran altitud, la protección solar es increíblemente importante, pero los dermatólogos no pueden simplemente “decirle a la gente que se quede en casa debajo de las sábanas y le tenga miedo al sol”. No quieren escuchar”. Sin embargo, el clima soleado y las grandes altitudes de la región se reflejan en la naturaleza de su práctica médica. “Las condiciones aquí contribuyen a una edad más temprana de aparición del cáncer de piel, así como a una mayor cantidad de cánceres de piel a lo largo de la vida de los pacientes. Por eso, algunos de los pacientes que atendemos tienen una carga abrumadora de cáncer de piel”. (Estos pacientes, subraya, no sólo necesitan redoblar todas las protecciones solares habituales (uso cuidadoso de protector solar, ropa protectora, evitar la luz solar directa), sino también visitar a su dermatólogo cada tres a seis meses para una “vigilancia continua”. ”)
Una familia de pacientes que el Dr. Mahlberg trata ha soportado esta carga durante generaciones. “Todos crecieron en las colinas y montañas de aquí, por encima de los 9,000 pies, y tuvieron mucha exposición porque les encanta caminar y pasar tiempo al aire libre. Y todos heredaron los tonos de piel claros característicos de la familia. Así que, a medida que se acercaban a los 60 y 70 años, un par de miembros de la familia han tenido una tremenda carga de carcinomas de células escamosas, docenas y docenas de ellos. El resultado puede ser lo que mi colega, el dermatólogo Jerome Shupack, MD, y yo hemos llamado 'piel terminal', tan desgastada por múltiples cánceres de piel y cirugías que las intervenciones quirúrgicas posteriores se vuelven casi imposibles”. Esta familia también tiene un factor de riesgo adicional, cuya magnitud, cree el Dr. Mahlberg, debe comprenderse mejor: Comparten una condición reumatológica hereditaria que requiere medicamentos inmunosupresores, que por sí mismos aumentan significativamente el riesgo de cáncer de piel. Un miembro de la familia, que había sido tratado por más de 100 carcinomas de células escamosas, falleció recientemente, incapaz de seguir luchando contra los efectos acumulativos de toda esa exposición al sol, así como algunos de los otros factores mencionados.
Lección 5: El agua del baño puede desviar tu atención del bebé, y puedes pagar un alto precio por eso, cuando se trata de melanoma.
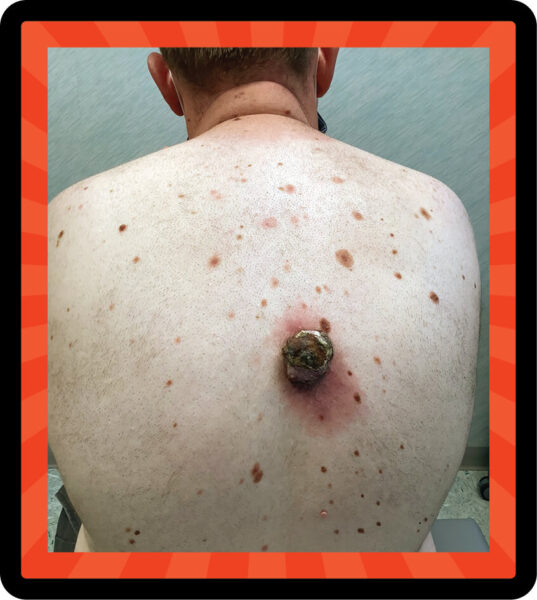
Convencido de que no era nada serio: El encierro por COVID y tal vez algún pensamiento mágico convencieron a este hombre de que su tumor canceroso era solo un forúnculo. Pero siguió creciendo y fue elevado, señales claras de riesgo. En realidad, era melanoma y, cuando lo derivaron al Dr. Sarnoff, se había vuelto invasivo y requería un tratamiento más extenso.
Por improbable que parezca, a veces las personas pasan por alto (ya sea porque se encuentran en diversas formas de negación o porque realmente no perciben la gravedad del problema) una lesión que, efectivamente, es gritando para atención médica. Durante meses, pueden centrarse menos en la llaga en sí y más en un molesto efecto secundario producido por la llaga y, por lo tanto, perder una ventana crucial para la detección temprana y el tratamiento de un cáncer de piel gravemente grave.
La Dra. Sarnoff manejó recientemente uno de esos casos sumamente dramáticos y trágicos cuando un paciente llegó a su consultorio con un enorme vendaje que le cubría la mitad de la espalda. El “forúnculo” debajo del vendaje, explicó el hombre, había estado supurando y sangrando durante meses, manchando regularmente las sábanas de la cama que compartía con su esposa, quien estaba irritada por el desorden. Supuso que el forúnculo o el quiste simplemente tardaba en sanar y, en lugar de ir a un dermatólogo para que lo revisara (un error parcialmente atribuible al bloqueo de COVID vigente en ese momento), el hombre se volvió creativo e ideó una forma de vendar la lesión. de una manera tan eficiente que quedó completamente cubierto y no salió sangre ni pus mientras dormía. Problema solucionado inmediatamente.
Mientras tanto, sin embargo, el “forúnculo” siguió creciendo. Y sangrando. Y dolorido. Y el hombre, padre de un niño de 7 años, apretó los dientes y siguió vendándolo para evitar las sábanas y, presumiblemente, el escrutinio de su esposa. (Ella también pensó que era sólo un forúnculo o un quiste inofensivo).
Finalmente, programó una cita con un dermatólogo, quien también creía que la lesión extremadamente elevada era un quiste benigno que debía ser extirpado por un cirujano. Ese médico remitió inmediatamente al paciente al Dr. Sarnoff, cuya biopsia y otras pruebas revelaron un melanoma tan grande y tan profundo que ya se había extendido al hígado y al cerebro del hombre. Actualmente se encuentra en un régimen de inmunoterapia eso no parece estar funcionando, como ocurre con aproximadamente el 50 por ciento de las personas con melanoma metastásico a quienes se les receta este tratamiento.
Lección 6: El Dr. Google no es una fuente confiable de orientación médica.
Cualquiera que conozca siquiera un poco la vasta naturaleza que es Internet sabe que una simple búsqueda en Google sobre cualquier dolencia puede producir instantáneamente “datos” contradictorios y en gran medida sospechosos, equivalentes a los de un libro de texto médico. Una palabra: Resistir. La Dra. Sarnoff señala que su esposo y socio comercial, el Dr. Gotkin, tiene una taza en su escritorio (un regalo de un paciente) que dice: "Por favor, no confunda mi título de médico con su búsqueda en Google". Es un buen consejo que, en escenarios extremos, podría acabar salvándote la vida.
"Hemos estado lidiando con estas supuestas curas para el cáncer de piel, como Black Salve, durante décadas", dice el Dr. Mahlberg, "pero con Internet, simplemente se han disparado". En 2012, cuando el estado de Colorado, junto con el estado de Washington, se convirtió en el primero del país en legalizar la marihuana recreativa, recuerda: “Casi de la noche a la mañana, las curas de la marihuana aparecieron en Internet. Existían todos estos nuevos remedios tópicos que supuestamente se podían aplicar al cáncer de piel y hacerlo desaparecer mágicamente. Y la gente los probaría, especialmente los jóvenes. Si tienes 32 años y has tenido un gran cáncer de piel en la nariz, harás casi cualquier cosa para evitar una cirugía”.
Uno de estos jóvenes desesperados encontró el camino hacia el Dr. Mahlberg hace varios años. A los 32 años, el paciente tenía un gran CBC en la nariz que, según informó, había estado creciendo durante dos o tres años. Cuando se le preguntó por qué había esperado tanto para ver a un médico, el joven dijo que había estado tratando el cáncer con aceite de cannabis, una cura por la que miles de internautas juraban. Y pareció funcionar durante un tiempo: el cáncer había desaparecido de la superficie de su rostro durante algún tiempo. “De hecho”, dice el Dr. Mahlberg, “el aceite de cannabis tiene algunas propiedades antiinflamatorias y, como cualquier agente humectante, a menudo hará que ciertos tipos de cánceres de piel luzcan mejor. Pueden parecer un poco menos rojos; podrían suavizarse un poco. Así que la gente seguirá tratando el cáncer de esta manera durante dos o tres años, pero todavía está ahí, creciendo debajo de la superficie de la piel”.
En el caso de este paciente, la superficie de su piel se veía bastante bien y el Dr. Mahlberg inicialmente se mostró optimista de que no había mucho que encontrar debajo de ella. "En realidad", dice, "el cáncer tenía una extensión subclínica tremenda más allá de lo que se podía ver con los ojos". El paciente se sometió a una cirugía de Mohs y tuvo que someterse a una reconstrucción complicada que habría sido innecesaria si no hubiera perdido dos o tres años persiguiendo una cura sucedánea.
El Dr. Mahlberg cree que la mejor manera de tratar un BCC casi siempre es con cirugía. "Tiene la tasa de curación más alta e incluso tiene menos efectos secundarios y tiempo de inactividad en comparación con otras terapias que se ofrecen", afirma. "Y no esconderá el cáncer debajo de la alfombra, sólo para que más adelante asome su fea cabeza".
"Incluso si una cirugía de Mohs es complicada y hay que sacrificar una gran cantidad de tejido para eliminar todas las células cancerosas", explica el Dr. Sarnoff, "con una reconstrucción experta realizada por un cirujano plástico o de Mohs, los resultados cosméticos pueden ser excelentes".
Lorena Glennon es un escritor y editor que vive en Brooklyn. Sus artículos sobre el cáncer de piel para esto. Journal La han asustado hasta hacerla hipervigilante cuando se trata de protección solar.





